BỆNH TÍCH PROTEIN PHẾ NANG: BÁO CÁO O1 TRƯỜNG HỢP TẠI BỆNH VIỆN PHỔI TRUNG ƯƠNG
Bệnh tích proteine phế nang là một phần của một loạt các rối loạn về cân bằng chất hoạt động bề mặt (sản xuất và thanh thải). Phân loại của Bệnh tích proteine phế nang bao gồm 3 nhóm cơ bản: (1) Bệnh tích protein phế nang nguyên phát hoặc tự miễn; (2) Bệnh tích protein phế nang thứ phát; (3) Bệnh tích protein phế nang bẩm sinh.
Trong đó nhóm (1) chiếm trên 90% các trường hợp. Hội chứng Bệnh tích proteine phế nang có thể được chẩn đoán xác định dựa trên tiền sử, triệu chứng lâm sàng, hình ảnh cắt lớp vi tính, xét nghiệm dịch rửa phổi; đôi khi sinh thiết phổi mở. Rửa toàn bộ phổi là liệu pháp điều trị tiêu chuẩn hiện nay và các liệu pháp dược lý hỗ trợ đang được nghiên cứu. Chúng tôi báo cáo 01 ca bệnh Bệnh tích proteine phế nang được chẩn đoán và điều trị tại bệnh viện Phổi trung ương, đặc biệt nhấn mạnh phân tích hình ảnh mô bệnh học dịch rửa phổi và sinh thiết phổi, qua đó giúp các đồng nghiệp có thêm kinh nghiệm khi phải khi phải đối mặt với với căn bệnh hiếm gặp này:
- Họ tên bệnh nhân: Phạm Thị Th, 67 tuổi, giới: nữ
- Vào viện: ngày 11/02/2023
- Bệnh sử: Bệnh nhân nữ vào viện vì khó thở. Bệnh diễn biến 1 tháng nay, bệnh nhân ở nhà xuất hiện khó thở tăng dần, ho khan là chủ yếu, không ho ra máu, đau tức ngực nhẹ, không sốt, gầy sút cân 3kg/tháng, bệnh nhân điều trị tại y tế cơ sở nhưng không đỡ vào bệnh viện Phổi Trung ương điều trị tiếp.
- Tiền sử: Chưa phát hiện bất thường
- Khám lâm sàng:
+ Da, niêm mạc hồng
+ Phổi 2 bên rale ẩm, nổ, SpO2 92% thở oxy gọng 3l/phút
- Cận lâm sàng:
+ CTM: HC:4,7T/l. HGB: 150g/l BC: 17 G/l( TT: 82%, Lympho: 10%, Mono:7%, Eos: 1%), AFB đờm: âm tính, vi khuẩn nuôi cấy âm tính
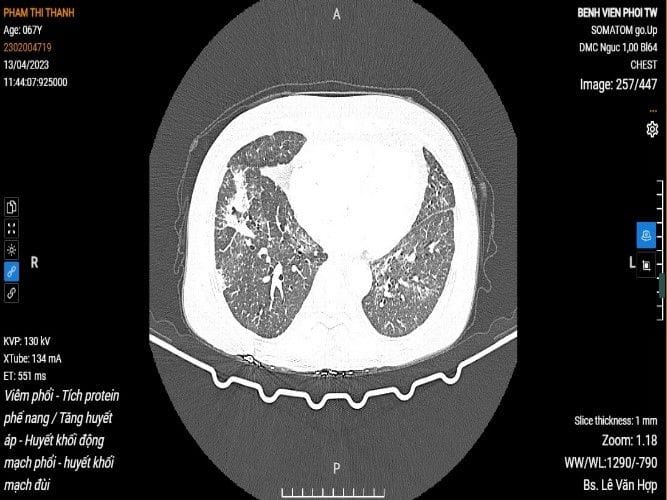
+ CLVT lồng ngực: Hình ảnh hang thành dày, đường kính 28mm khu vực thùy trên phổi phải, bên trong có nốt đặc ĐK 6mm, nằm phần thấp. Kính mờ, dày tổ chức kẽ lan tỏa 2 phổi.
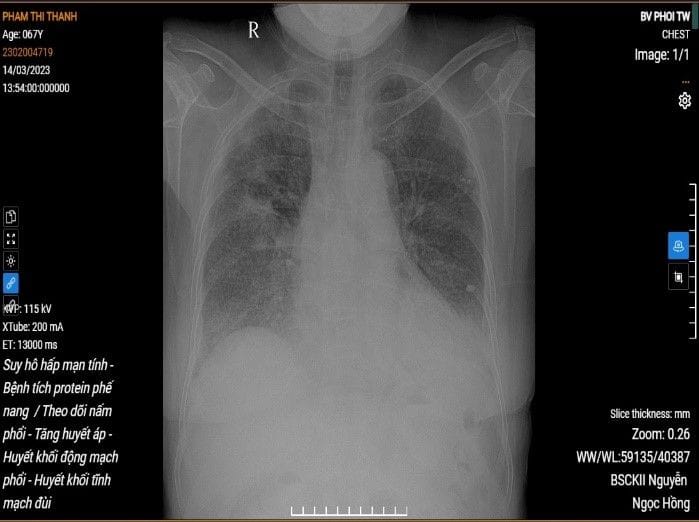
Ảnh 1. Hình ảnh Xquang tim phổi Hình ảnh đám mờ ranh giới không rõ tập trung vùng rìa phổi phải |
Ảnh 2. Hình ảnh cắt lớp vi tính lồng ngực Hình ảnh hang thành dày, đường kính 28mm khu vực thùy trên phổi phải, bên trong có nốt đặc ĐK 6mm, nằm phần thấp. Kính mờ, dày tổ chức kẽ lan tỏa 2 phổi |
+ Nội soi phế quản: Máu cũ phế quản phân thùy 3 phải, nhiều dịch trắng đục như nước vo gạo phế quản thùy dưới trái.
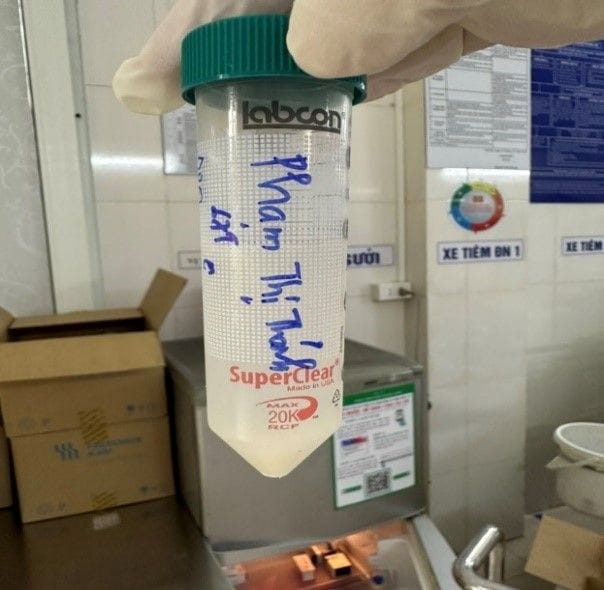
Hình ảnh dịch rửa phổi có màu trắng đục như nước vo gạo
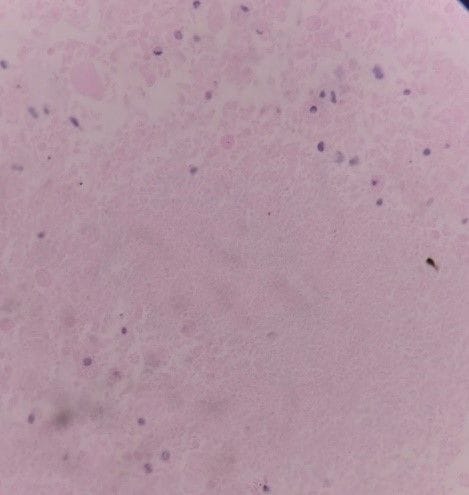
Hình ảnh cell block dịch rửa phổi thấy các chất thuần nhất bắt màu hồng ưa toan, rải rác ít đại thực bào (B)(HE x400)
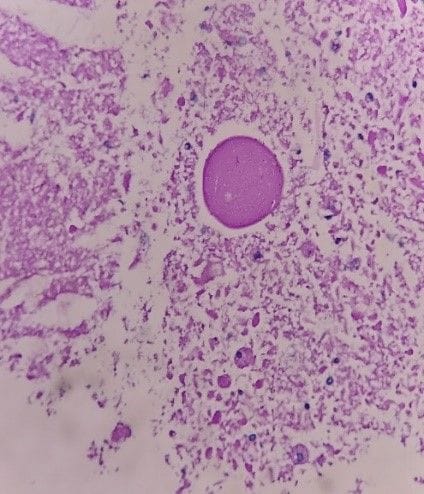
Các chất dạng hạt, ưa toan, nhuộm PAS dương tính (PAS x 400)
+ Xét nghiệm cell block dịch màng phổi: Mảnh cắt khối tế bào thấy chủ yếu chất thuần nhất bắt màu hồng ưa toan xen lẫn ít đại thực bào và lympho bào. Nhuộm PAS (+). Kết luận: bệnh tích protein phế nang.
+ Xét nghiệm mô bệnh học sinh thiết phổi xuyên thành ngực dưới hướng dẫn của cắt lớp vi tính: trên các mảnh sinh thiết thấy cấu trúc phế nang được bảo tồn. Trong lòng các phế nang được lấp đầy chất vô định hình bắt màu hồng ưa toan, nhuộm PAS dương tính. Kết luận: Hình ảnh mô bệnh học phù hợp với bệnh tích protein phế nang.
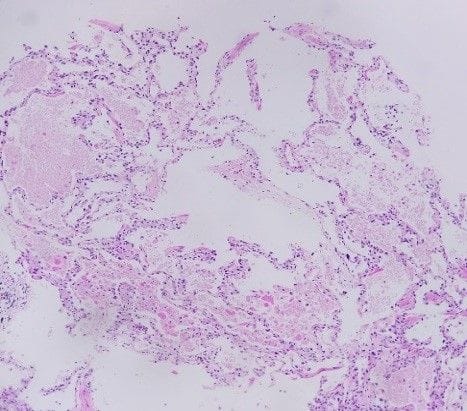 | 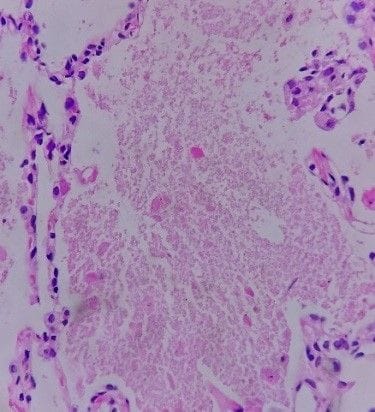 | 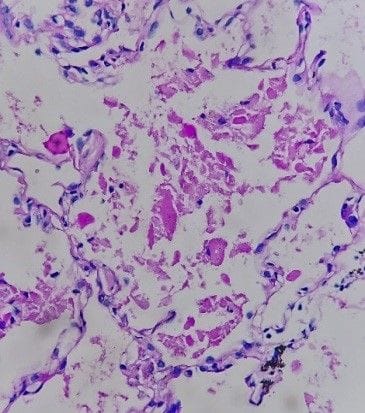 |
| Hình ảnh mô bệnh học sinh thiết phổi dưới hướng dẫn CT (HE x100) | Hình ảnh mô bệnh học sinh thiết phổi với các phế nang bị lấp đầy các vật chất dạng hạt mịn (HE x400) | Hình ảnh sinh thiết phổi với các phế nang bị lấp đầy các vật chất dạng hạt mịn, nhuộm PAS dương tính (PAS x400) |
- Chẩn đoán xác định: : Bệnh tích protein phế nang (PAP).
- Điều trị: bệnh nhân được tư vấn điều trị rửa phổi toàn bộ qua nội soi tại bệnh viện, sau rửa lần 1 các triệu chứng ho, khạc đờm, khó thở đã giảm.
Căn nguyên và sinh lý bệnh học: Bệnh tích protein phế nang thường không rõ nguyên nhân, xảy ra ở nam giới và nữ giới khỏe mạnh, độ tuổi từ 30 đến 50 tuổi. Các dạng thứ phát hiếm gặp hiếm xảy ra ở bệnh nhân bị silicosis cấp tính, nhiễm Pneumocystis jirovecii , ung thư máu, hoặc suy giảm miễn dịch do thuốc và ở những bệnh nhân có phơi nhiễm đường hô hấp đáng kể với nhôm, titan, xi măng và bụi cellulose. Các dạng bẩm sinh hiếm gặp gây suy hô hấp sơ sinh cũng tồn tại. Không rõ các trường hợp nguyên phát và thứ phát có chung sinh lý bệnh học hay không. Trong ca bệnh của chúng tôi, khai thác tiền sử bệnh nhân chưa thấy có các yếu tố nguy cơ, chính vì vậy nên định hướng chẩn đoán đầu ít nghĩ đến. Đây cũng là tình huống khá phổ biến trên lâm sàng.
Theo y văn được mô tả, cơ chế sinh lý bệnh chính của Bệnh tích protein phế nang là rối loạn quá trình sản xuất surfactant ở đại thực bào phế nang do sự bất thường của tác nhân kích thích dòng bạch cầu hạt-đại thực bào (Granulocyte macrophage colony stimulating factor)(GM-CSF) gây ra rối loạn, có lẽ do chức năng giảm hoặc vắng mặt của chuỗi beta thông thường của GM-CSF/interleukin (IL)-13/thụ thể IL-5 trên các tế bào đơn nhân (hiện diện ở một số trẻ nhưng không có ở người lớn bị rối loạn). Các kháng thể kháng GM-CSF cũng đã được tìm thấy ở hầu hết các bệnh nhân. Tổn thương phổi do chất độc là nghi ngờ nhưng không được chứng minh trong các trường hợp hít thứ phát chẳng hạn như bệnh phổi silic.
Các triệu chứng lâm sàng: Hầu hết các bệnh nhân bị bệnh tích protein phế nang triệu chứng lâm sàng phụ thuộc vào mức độ tiến triển của bệnh, các triệu chứng hay gặp: khó thở từ nhẹ khi gắng sức hay thường xuyên, có bệnh nhân suy hô hấp nặng, triệu chứng toàn thân biểu hiện giảm cân, mệt mỏi, khó chịu hoặc sốt nhẹ, ngón tay dùi trống và xanh tím không phổ biến. Ho khạc đờm, đôi khi tạo đờm đặc hoặc nhầy, dấu hiệu lâm sàng gợi ý là ho khạc đờm nhiều trong và đục, không có nhầy mủ... Đây là triệu chứng góp phần chẩn đoán phân biệt với bệnh lý đường hô hấp khác như giãn phế quản, lao phổi, nấm phổi... Khám thực thể khi nghe phổi: ran nổ thì hít vào hiếm vì phế nang được lấp đầy toàn bộ; khi có ran nổ gợi ý bội nhiễm vi khuẩn hoặc nấm. Đối chiếu trên bệnh nhân này các triệu chứng khó thở tăng dần, ho khan, không ho ra máu, đau tức ngực nhẹ, không sốt, gầy sút cân, các triệu chứng này đều hay gặp ở các bệnh lý hô hấp khác nên chẩn đoán lâm sàng gặp khó khăn nhất định.
Chẩn đoán: Bệnh tích protein phế nang thường được nghi ngờ khi chụp X-quang ngực vì các triệu chứng hô hấp không đặc hiệu. Hình ảnh X-quang cho thấy các đám mờ ở thùy dưới và thùy giữa 2 bên phân bố hình cánh bướm với rốn phổi bình thường. Rửa phế quản phế nang được thực hiện qua nội soi phế quản với đặc điểm dịch rửa có màu trắng đục. Dịch rửa là các chất vô định hình bắt màu hồng ưa toan, nhuộm PAS dương tính. Sinh thiết phổi qua nội soi lồng ngực hoặc sinh thiết phổi mở được thực hiện khi chống chỉ định của nội soi phế quản hoặc mẫu dịch rửa không đủ để chẩn đoán. Các xét nghiệm khác thường được thực hiện trước khi điều trị bắt đầu bao gồm: khí máu động mạch, chụp cắt lớp vi tính độ phân giải cao (HRCT), đo chức năng hô hấp…Có một số xét nghiệm đặc hiệu trong chẩn đoán các thể bệnh Bệnh tích protein phế nang như tìm kháng thể kháng yếu tố kích thích dòng tế bào hạtđại thực bào (GMCSF) trong huyết thanh, xét nghiệm này có độ nhạy và độ đặc hiệu đạt 100% cho Bệnh tích protein phế nang tự miễn hoặc định lượng STAT5 phosphorylation trong máu. Xét nghiệm tìm biến thể di truyền GATA2 có thể hữu ích ở các NB có sự kết hợp của hội chứng rối loạn sinh tủy gia đình và PAP. NB bị Bệnh tích protein phế nang di truyền do các biến thể di truyền hiếm gặp ở tiểu đơn vị alpha hoặc beta của thụ thể GM- CSF (CSF2RA và CSF2RB) có nồng độ GM-CSF trong huyết thanh cao, giảm STAT5- PI huyết thanh và chức năng thụ thể bất thường. Giải trình tự gen xác nhận sự hiện diện của các biến thể di truyền lặn CSF2RA và CSF2RB. NB bị Bệnh tích protein phế nang do biến thể gen liên quan đến chất hoạt động bề mặt (ví dụ, protein hoạt động bề mặt B và C, ATP-binding cassette A [ABCA3], NK homeobox-1 [NKX2,1]) thường có STAT5 phosphoryl hóa bình thường. Tuy nhiên, những rối loạn này thường xuất hiện ở thời thơ ấu, vì vậy người lớn mắc Bệnh tích protein phế nang thường không yêu cầu xét nghiệm các biến thể gen hoạt động bề mặt. Tuy nhiên các xét nghiệm (XN) này hầu hết chưa thực hiện được ở Việt Nam.
Đối với ca bệnh của chúng tôi, bệnh nhân có diễn biến lâm sàng là ho, khó thở mạn tính, hội chứng nhiễm trùng. Hình ảnh chụp cắt lớp vi tính lồng ngực: đám mờ rải rác hai bên không điển hình của dấu hiệu; “lát đá” như y văn mô tả. Gợi ý chẩn đoán của bệnh nhân qua dịch nội soi phế quản là dịch rửa phế quản màu trắng đục, sau khi được làm cell - block dịch: bằng chứng chẩn đoán tế bào thấy chủ yếu chất thuần nhất bắt màu hồng ưa toan xen lẫn ít đại thực bào và lympho bào, nhuộm PAS (+). Kết quả mô bệnh học mô bệnh học sinh thiết phổi xuyên thành ngực dưới hướng dẫn của cắt lớp vi tính: trên các mảnh sinh thiết thấy cấu trúc phế nang được bảo tồn. Trong lòng các phế nang được lấp đầy chất vô định hình bắt màu hồng ưa toan, nhuộm PAS dương tính, đây là tiêu chuẩn cho chẩn đoán xác định. Đối chiếu y văn, chúng tôi nhận thấy xét nghiệm cell block dịch trong chẩn đoán Bệnh tích protein phế nang còn ít.
Một phương pháp chẩn đoán hình ảnh rất có giá trị cho định hướng chẩn đoán Bệnh tích protein phế nang là chụp cắt lóp vi tính độ phân giải cao (HRCT); cho thấy hình ảnh kính mờ đồng nhất, cộng với sự dày lên của các cấu trúc nội tiểu thùy và vách liên tiểu thùy tạo nên hình ảnh các đa giác xếp cạnh nhau (hình ảnh _“lát đá”_hay dấu hiệu: “Crazy-paving”). Hình ảnh “lát đá” thường gặp ở Bệnh tích protein phế nang tự miễn trong khi hình ảnh kính mờ đồng nhất gặp nhiều hơn ở Bệnh tích protein phế nang thứ phát. Tuy nhiên, hình ảnh này không đặc hiệu vì nó cũng có thể xảy ra ở bệnh nhân hội chứng suy hô hấp cấp tính (ARDS), viêm phổi do vi-rút, viêm phổi Lipoid, ung thư biểu mô tuyến typ Leppidic và viêm phổi do Pneumocystis jirovecii [4],[5],[6]. Trường hợp lâm sàng của chúng tôi, dấu hiệu này không điển hình mà thay vào đó là dạng đông đặc, lưới nốt như đã mô tả, điều này nếu chỉ dựa vào lâm sàng và gợi ý chẩn đoán hình ảnh CLVT ở bệnh nhân này chẩn đoán gặp nhiều khó khăn. Do đó, vai trò của giải phẫu bệnh có giá trị quyết định cho chẩn đoán:
Tiêu chuẩn dịch BAL trong Bệnh tích protein phế nang:
+ Hình ảnh đại thể dịch trắng đục như sữa do lắng đọng của lipoprotein
+ Hình ảnh tế bào học khi nhuộm PAS là sự căng phồng của đại thực bào phế nang với một số lượng lớn chất protein và các thể ưa toan.
+ Nhuộm Papanicolaou cho thấy các hạt cầu lớn có màu xanh lục, cam hoặc cam với viền xanh lục.
Tiêu chuẩn mô bệnh học trong Bệnh tích protein phế nang:
+ Cấu trúc bình thường của phế nang được bảo tồn mặc dù có sự dày lên của của vách phế nang do tăng sản phế bào II.
+ Có rất ít hoặc không có thâm nhiễm tế bào viêm.
+ Các tiểu phế quản và phế nang tận cùng chứa đầy lipoprotein dạng hạt bắt màu hồng khi nhuộm PAS, bên trong lớp lipoprotein có thể thấy các đại thực bào và các khe nhỏ rải rác của các tinh thể cholesterol có thể gây ra phản ứng của tế bào khổng lồ.
Tiên lượng: Bệnh nếu không điều trị, bệnh trì hoãn tự nhiên ở 10% bệnh nhân. Rửa phổi toàn bộ một lần điều trị được đến 40%; các bệnh nhân khác cần rửa phổi mỗi 6 đến 12 tháng trong nhiều năm. Tỷ lệ sống sót 5 năm là khoảng 80%; nguyên nhân gây tử vong thường gặp nhất là suy hô hấp, thường xảy ra trong năm đầu tiên sau khi chẩn đoán.
Nhiễm trùng phổi thứ phát do vi khuẩn: Mycobacteria, _Nocardia_…và các sinh vật khác: Aspergillus, Cryptococcus và các loại nấm cơ hội khác) đôi khi phát triển vì chức năng đại thực bào bị suy giảm; những bệnh nhiễm trùng này cần phải điều trị kịp thời.
Điều trị: Rửa phổi toàn bộ hiện nay vẫn là biện pháp điều trị có hiệu quả nhất, phương pháp này dựa trên nguyên tắc loại bỏ lipoprotein dư thừa và các đại thực bào bọt ra khỏi phế nang bằng cách rửa phổi cộng với việc điều trị hỗ trợ và một số phương pháp điều trị đặc thù cho từng thể Bệnh tích protein phế nang. Các phương pháp điều trị dựa trên mức độ nặng của người bệnh. Với những trường hợp không có triệu chứng hoặc triệu chứng mức độ nhẹ chỉ cần theo dõi lâm sàng, ngược lại nếu tình trạng bệnh nặng hơn sẽ cần đến các biện pháp điều trị kịp thời. Một trong những phương pháp điều trị hiện nay là rửa phổi toàn bộ dựa trên nguyên lý: Dưới gây mê toàn thân, bệnh nhân được đặt nội khí quản hai nòng để cô lập hai phổi; trong khi thông khí một bên, lá phổi còn lại sẽ được rửa sạch lipoprotein trong phế nang bằng một lượng lớn dung dịch muối đẳng trương được ủ ấm bằng nhiệt độ của cơ thể. Quá trình rửa phổi được tiến hành đến khi màu sắc dịch ra khỏi phổi trở nên trong, không còn dấu vết của lipoprotein.
Hiệu quả của phương pháp: Sau thủ thuật, bệnh nhân sẽ tiến triển rất tốt về cải thiện triệu chứng, chức năng hô hấ, khí máu động mạch, khoảng 30-50% bệnh nhân chỉ cần rửa phổi một lần, những trương hợp còn lại sẽ cần rửa phổi lặp lại một hoặc nhiều lần tùy vào triệu chứng của người bệnh. Tại Việt Nam, phương pháp này cũng được áp dụng ở một số bệnh viện, trung tâm lớn về Hô hấp và bước đầu mang lại hiệu quả cho người bệnh. Bệnh nhân này sau khi có chẩn đoán xác định, bệnh nhân được tư vấn điều trị rửa phổi toàn bộ qua nội soi tại bệnh viện, sau rửa lần 1 kèm điều trị kháng sinh các triệu chứng ho, khạc đờm, khó thở đã đỡ. Bệnh nhân ổn định và đã được ra viện.
Bệnh tích protein phế nang là một bệnh phổi hiếm gặp, chẩn đoán khó, bệnh đặc trưng bởi tình trạng tích tụ chất dạng lipoprotein trong lòng các phế nang gây nên các biểu hiện lâm sàng: ho khan, khó thở, đau ngực,suy hô hấp. Chẩn đoán xác định dựa vào mô bệnh học điển hình trên tiêu bản sinh thiết xuyên vách hoặc sinh thiết qua phẫu thuật, hoặc đặc điểm của dịch rửa phế quản phế nang thấy các chất dạng vô định hình bắt màu hồng ưa toan và nhuộm PAS dương tính. Hiện nay điều trị bệnh bằng phương pháp rửa phổi toàn bộ qua nội soi cải thiện triệu chứng lâm sàng và chức năng hô hấp của bệnh nhân.