PHÌNH ĐỘNG MẠCH PHỔI TRONG NHU MÔ NHÂN TRƯỜNG HỢP NỘI SOI HỖ TRỢ CẮT PHÂN THÙY VI PHỔI TRÁI TẠI BỆNH VIỆN PHỔI TRUNG ƯƠNG
Pulmonary artery aneurysm in parenchyma a case was VATS six left segmentomy in National Lung Hospital.
Khiếu Mạnh Cường, Nguyễn Đức Tuyến, Nguyễn Lê Vinh,
Thiều Hữu Huân, Đinh Văn Tuấn, Nguyễn Sỹ Khánh, Quản Trọng Đức.
TÓM TẮT
Ho máu do vỡ phình động mạch phổi là cấp cứu nội ngoại khoa. Chẩn đoán xác định phình động mạch phổi bằng chụp cắt lớp vi tính lồng ngực có tiêm thuốc cản quang, điều trị bằng phẫu thuật ngay khi có chẩn đoán xác định.
ABTRACT
Hemoptysis due to rupture of a pulmonary aneurysm is a surgical emergency. Diagnosis of the pulmonary aneurysm by CT scan with contrast injection, and surgical treatment as soon as there is confirmed diagnosis.
Từ khóa: Pulmonary artery aneurysm. Phình động mạch phổi, Aspergillus,Embolization.
Tác giả liên hệ: xuanmaikmc@gmail.com
GIỚI THIỆU VỂ PHÌNH ĐỘNG MẠCH PHỔI
Ho máu là máu từ đường hô hấp dưới ho, khạc, trào, ộc ra ngoài qua đường miệng mũi. Ho máu là triệu chứng thường gặp của bệnh học phổi - phế quản, tim mạch, là cấp cứu hay gặp trong hồi sức cấp cứu lao và bệnh phổi. Mức độ ho máu: Nhẹ: ho máu vài ml lẫn đờm. Trung bình: vài chục đến 200ml/24h. Ho máu nặng > 200ml/24h. Ho máu rất nặng (sét đánh – Tắc nghẽn): khi máu chảy ồ ạt tràn ngập 2 phổi gây ngạt thở và tử vong nhanh chóng
Phình động mạch phổi có thể phân thành 2 loại: trung tâm (Động mạch phổi gốc: Thân chính động mạch phổi phải và trái) và ngoại vi: Các nhánh thế hệ thứ 2 trở đi. Phình động mạch phổi ngoại vi hay gặp trong chuyên khoa hô hấp và là di chứng của nhiều bệnh đặc biệt các tổn thương hang chứa nấm, là thương tổn có thể vỡ bất cứ khi nào dẫn đến ho máu nặng và rất nặng nguy cơ tử vong cao. Vì vậy, phình động mạch phổi cần điều trị bít tắc cổ túi phình hoặc phẫu thuật ngay khi có chẩn đoán.
Ho ra máu ở bệnh nhân lao là vỡ phình động mạch được Rasmussen mô tả lần đầu tiên năm 1868 và được nhiều tác giả công nhận phình mạch Rasmussen.
Tại Việt Nam ho máu hay gặp trong triệu chứng bệnh lý hô hấp,và là cấp cứu nội khoa và ngoại khoa trong vỡ phình động mạch phổi ngoại vi khi điều kiện cơ sở y tế, kinh nghiệm chẩn đoán và hướng điều trị còn hạn chế. Vì vậy chúng tôi giới thiệu trường hợp mổ cấp cứu tại bệnh viện Phổi trung ương ở người bệnh ho máu xét đánh do vỡ phình động mạch phổi phân thùy 6 phổi trái, để có được cái nhìn đầy đủ hơn về bệnh lý phình động mạch phổi ngoại vi.
TRƯỜNG HỢP BỆNH
Họ và tên: Bùi Văn H. Nam 57 tuổi. Tiền sử nghiện rượu, Lao phổi điều trị 2017. Bệnh 1 tháng: Ho máu mỗi lần 200-300ml điều trị bệnh viện huyện không đỡ. Ngày 24/06/2010 người bệnh được chuyển đến viện Phổi Thanh Hóa điều trị, còn ho máu mỗi lần 70- 80ml máu và chuyển đến bệnh viện Phổi trung ương 13h34 ngày 09/07/2020 điều trị khoa cấp cứu trong tình trạng: Tỉnh, tiếp xúc chậm, ho máu 200ml, Hội chứng thiếu máu: Da xanh, niêm mạch nhợt, mạch nhanh 120ck/ phút, huyết áp thấp: 80/50mmHg. Suy hô hấp: SPO2: 40 – 70%. Người bệnh được chẩn đoán ho máu tắc nghẽn, xử trí ban đầu: Đặt nội khí quản, an thần thở máy, bù nước điện giải, kháng sinh, thuốc cầm máu. Các xét nghiệm cấp cứu: Công thức máu: Bạch cầu: 11,87 10^3/uL. Hồng cầu: 2,3 10^6/uL. HGB: 6.0g/dL, HCT: 19 %. Nhóm máu A, RH dương, Khí máu: PH: 7,234, PCO2: 55,5 mmHg. Chụp cắt lớp vi tính lồng ngực:
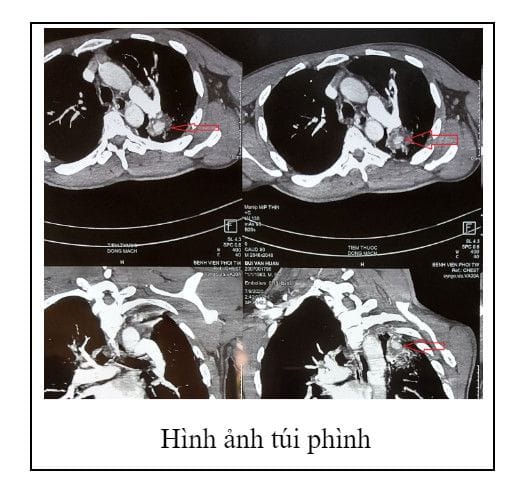
Túi phình động mạch phổi thùy dưới phổi trái 10mm, máu tắc nghẽn đường dẫn khí trung tâm, đông đặc và giãn phế quản thùy trên phổi trái. Người bệnh được hội chẩn chẩn đoán: Phình động mạch phân thùy 6 phổi trái vỡ. Chỉ định mổ cấp cứu. Mổ cấp cứu 18h: VATS ngực trái: Phân thùy 6 căng tím, phẫu tích bộc lộ động mạch phân thùy 6 khó khăn cắt bằng Stapler mạch máu, giải phóng toàn bộ phổi khỏi thành ngực, trung thất, bộc lộ cắt phế quản, cắt tĩnh mạch phân thùy 6 bảo tồn phân thùy đáy, bơm nở phổi cắt cầu nhu mô phân thùy 6 và phân thùy đáy sau khi bác sĩ gây mê bơm rửa sạch lòng phế quản phổi trái, kiểm tra thùy trên phổi trái còn nhiều diện tích thở nở tốt, thân thùy đáy thông khí tốt, cuộc phẫu thuật kết thúc 23h ngày 09/07/2020 an toàn và thành công. Chẩn đoán sau mổ: Vỡ phình động mạch phân thùy 6 trái – Nấm phổi. Kết quả sau mổ: Người bệnh ổn định, không ho máu, X-quang ngực: Phổi nở sát thành ngực.
- Vi sinh sau mổ: Aspergillus funigatus complex.
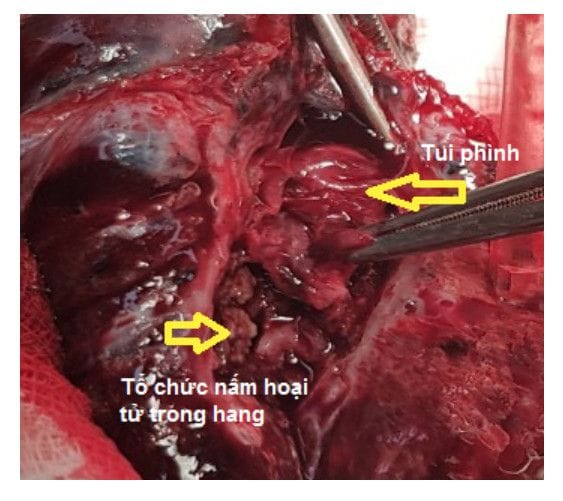
- Mô bệnh học sau mổ: Đại Thể: Phẫu tích tổ chức phổi ngay sau mổ: Mô phổi ứ máu, có hang trong chứa tổ chức hoại tử màu xanh nâu, có cục máu đông đi qua thành túi phình đã vỡ, kiểm tra cổ túi phình thông trực tiếp vào động mạch phân thùy 6 đã cắt. Thùy phổi kích thước 10x6x4cm đã rạch, có một kén đường kính khoảng 4 x2cm thành dày, bên trong có chứa ít hoại tử màu nâu vàng dạng hoại tử của nấm, thấy có một mạch máu đường kính khoảng 20mm thông với kén, đã vỡ ở vùng thành kén . Nhu mô phổi xung quanh có vùng xung huyết chảy máu, vùng nhu mô quanh kén có vùng xơ hóa.
. Vi thể:Các mảnh sinh thiết là mô phổi có kén chứa nấm sợi với các đặc điểm sau:- Thành hang: + Vách kén là biểu mô trụ đơn có chế nhầy,các tế bào có nhân nhỏ đều,có vùng lớp biểu mô bị bong trợt, nhiều vùng dị sản vảy.+ Mô đệm phía dưới biểu mô viêm mạn tính xơ hóa, xâm nhập nhiều lympho bào, kèm mô hạt viêm nhiều tế bào khổng lồ dị vật. - Lòng hang:+ Chứa khối nấm sợi Aspergillus, có hoại tử nấm.+ Xung quanh khối nấm có tổ chức nhầy viêm nhiều bạch cầu hạt trung tính.+ Không thấy sợi nấm xâm nhập qua thành hang, xâm nhập nhu mô phổi
+ Thành mạch máu đi vào hang đã vỡ ở phía thành hang, không thấy cấu trúc bình thường của thành mạch, lớp áo trong, lớp áo giữa bị thoái hóa hoại tử tơ huyết xâm nhập nhiều bạch cầu hạt trung tính, có các ổ viêm hạt dị vật quanh thành mạch máu
- Mô phổi:+ Có vùng viêm mạn tính xơ hóa.+ Có vùng sung huyết, trong lòng các phế nang chứa đầy hồng cầu, một số có đại thực bào sắc tố hemosiderin. Một số lòng phế nang chứa đầy dịch phù viêm.
BÀN LUẬN
Năm 1939 Auerbach đã báo cáo tỷ lệ phình động mạch Rasmussen là 4% -5% trong khám nghiệm tử thi các nghiên cứu về bệnh lao mãn tính. Chứng phình động mạch chủ chỉ xảy ra trong bệnh lao xơ hóa mãn tính và có thể phát triển mặc dù điều trị chống nhiễm trùng đầy đủ. Chúng thường đơn lẻ và thường nằm ở thùy trên. Sinh bệnh học liên quan đến động mạch suy yếu khi mô hạt phát triển, mô hạt trong thành mạch dần dần được thay thế bằng fibnin, tạo ra sự mỏng đi của thành mạch và hình thành túi phình và vỡ giả[1]. Năm 1961 Charlton, Robert W và Du Plessis nghiên cứu các tài liệu và tìm thấy 30 trường hợp có phình động mạch phổi của các nhánh phân đoạn (ngoại vi) chủ yếu là do nấm sau khi loại trừ các trường hợp phình động mạch Rasmussen trong hang lao và phần lớn còn lại cho rằng do bệnh lý bẩm sinh, vài trường hợp có liên quan tới tăng áp lực động mạch phổi [2]. Năm 1962 Panagiotis N. Symbas: Trước khi giảm tỷ lệ mắc bệnh lao phổi, phình động mạch Rasmussen được tìm thấy khá thường xuyên (4 đến 5%) trong số những bệnh nhân chết vì bệnh lao phổi. Mặc dù một trong những nguyên nhân của ho ra máu ở bệnh nhân lao là vỡ phình động mạch Rasmussen, ở các nước phương tây sự suy giảm của bệnh lao dẫn đến thực tế là chứng phình động mạch của Rasmussen đã trở nên hiếm gặp. Phình động mạch phổi còn gặp trong bệnh lý Behcet. Phình động mạch phổi sau chấn thương….[3]. Năm 1974 Monchik và cộng sự báo cáo trường hợp phình động mạch phổi ngoại vi đơn độc thùy giữa phổi phải. Trước đó chỉ có 6 trường hợp được báo cáo phẫu thuật phình động mạch phổi ngoại vi: 2 trường hợp có do tăng áp lực động mạch phổi, 1 trường hợp không rõ căn nguyên, 2 trường hợp liên quan chấn thương và vết thương, 1 trường hợp do nhiễm nấm. Tác giả nhấn mạnh cần được điều trị phẫu thuật ngay sau khi có chẩn đoán bởi phình mạch này có thể vỡ bất cứ khi nào[4]. Năm 1980 kỹ thuật thuyên tắc động mạch phổi được mô tả đầu tiên bởi Remy và cộng sự bằng cách sử dụng cuộn dây thép[5] và kỹ thuật đặt bóng bay được Renie và cộng sự thực hiện báo cáo năm 1982[6]. 1984 Navarro và cộng sự khi nghiên cứu các trường hợp phình động mạch phổi ở người nghiện thuốc tiêm tĩnh mạch đã hồi cứu tài liệu 68 trường hợp thì 42 trường hợp tử vong. Trong 27 trường hợp tử vong được cảnh báo trước thì 20 trường hợp do vỡ bất kể vị trí hay kích thước túi phình và có nấm hay không[7]. Năm 1987 Peter Murphy và cộng sự báo các trường hợp phẫu thuật phình động mạch phổi thành công có hỗ trợ tim phổi ở người bệnh có hô hấp hạn chế. Năm 1992 Laurie Loevner báo cáo trường hợp cắt phổi trái do phình động mạch phổi, xét nghiệm mô bệnh cho hình ảnh nấm xâm nhập huyết khối thành động mạch.[8]. Năm 2003 Ong, Thun-How báo cáo chăm sóc chuyên sâu ở những bệnh nhân bị ho ra máu lớn. Chăm sóc, quản lý thường được đề nghị bao gồm nội soi phế quản để đánh giá vị trí chảy máu và thuyên tắc động mạch phế quản là điều trị đầu tay. Ở những bệnh nhân được thuyên tắc là không khả thi hoặc không thành công thì phẫu thuật cấp cứu là lựa chọn điều trị[9]. Các trường hợp này chỉ phù hợp cho vỡ phình động mạch xuất phát từ động mạch phế quản. Năm 2005 Barbaros và cộng sự báo cáo trường hợp bít tắc phình động mạch phổi lớn trong bệnh Behcet bằng Cyanoacrylate và kỹ thuật bong bóng “Bubble Technique”[10]. Năm 2007 Masahito Sakuma báo cáo hai trường hợp phình động mạch phổi do tăng áp lực động mạch phổi được điều trị bằng tắc động mạch phổi bằng coil.[11]. Năm 2013 Cooper và cộng sự báo cáo trường hợp phình động mạch phổi do nấm Aspergillus được thuyên tắc bằng Coil và đây là bước chuẩn bị cho cuộc mổ hoặc ở bệnh nhân không đủ điều kiện phẫu thuật.[12].
Trong thực tế tại bệnh viện Phổi trung ương gặp nhiều trường hợp có sự phá hủy mạch máu lại đến từ động mạch phổi. Trong những năm gần đây chúng tôi thường quân tâm và để ý với các trường hợp ho máu nặng điều trị nội chuyên sâu với nội soi phế quản, chụp cắt lớp vi tính lồng ngực dựng hình mạch máu, bít tắc động mạch phế quản thất bại cần có hướng chẩn đoán mới, cần cân nhắc xem xét tổn thương ho máu đó có phình động mạch phổi hay không để có phương pháp điều trị phù hợp hơn, trong điều kiện hiện nay chúng tôi lựa chọn phẫu thuật cấp cứu, Trong cấp cứu khi ho máu lớn do vỡ túi phình chúng tôi luôn cân nhắc cô lập phổi chảy máu bằng ống nội khí quản 2 nòng để bảo vệ phổi đối diện kịp thời nhất.
KẾT LUẬN:
Có rất nhiều căn nguyên gây phình động mạch phổi ngoại vi, nhưng hay gặp nhất là cặn nguyên do nấm. Biến chứng của phình mạch này là vỡ gây ho máu lớn có thể dẫn đến tử vong. Việc chẩn đoán và lựa chọn phương pháp can thiệp phù hợp với từng trường hợp. Trong điều kiện hiện nay khi kỹ thuật thuyên tắc động mạch phổi còn ít cơ sở thực hiện nên lựa chọn phẫu thuật được ưu tiên khi xác định được có phình động mạch phổi. Trong cấp cứu khi ho máu lớn do vỡ túi phình cần cân nhắc cô lập phổi chảy máu bằng ống nội khí quản 2 nòng để bảo vệ phổi đối diện.
TÀI LIỆU THAM KHẢO:
1. Auerbach, Oscar (1939), "Pathology and pathogenesis of pulmonary arterial aneurysm in tuberculous cavities", American Review of Tuberculosis. 39(1), pp. 99-115.
2. Charlton, Robert W and Du Plessis, Louis A (1961), "Multiple pulmonary artery aneurysms", Thorax. 16(4), p. 364.
3. Symbas, Panagiotis N and Scott Jr, H William (1963), "Traumatic aneurysm of the pulmonary artery", The Journal of thoracic and cardiovascular surgery. 45(5), pp. 645-649.
4. Monchik, Jack and Wilkins, Earle W (1974), "Solitary aneurysm of the middle lobe artery: a case report and review of solitary peripheral pulmonary artery aneurysms", The Annals of thoracic surgery. 17(5), pp. 496-503.
5. Remy, J, et al. (1980), "Treatment of massive hemoptysis by occlusion of a Rasmussen aneurysm", American Journal of Roentgenology. 135(3), pp. 605-606.
6. Renie, William A, et al. (1982), "Balloon embolization of a mycotic pulmonary artery aneurysm", American Review of Respiratory Disease. 126(6), pp. 1107-1110.
7. Navarro, Carlos, et al. (1984), "Mycotic aneurysms of the pulmonary arteries in intravenous drug addicts: report of three cases and review of the literature", The American journal of medicine. 76(6), pp. 1124-1131.
8. Loevner, Laurie A, Andrews, James C, and Francis, IR (1992), "Multiple mycotic pulmonary artery aneurysms: a complication of invasive mucormycosis", AJR. American journal of roentgenology. 158(4), pp. 761-762.
9. Ong, Thun-How and Eng, Philip (2003), "Massive hemoptysis requiring intensive care", Intensive care medicine. 29(2), pp. 317-320.
10. Çil, Barbaros E, et al. (2005), "Embolization of a giant pulmonary artery aneurysm from Behcet disease with use of cyanoacrylate and the “bubble technique”", Journal of vascular and interventional radiology. 16(11), pp. 1545-1549.
11. Sakuma, Masahito, et al. (2007), "Peripheral pulmonary artery aneurysms in patients with pulmonary artery hypertension", Internal Medicine. 46(13), pp. 979-984.
12. Cooper, Victoria, et al. (2013), "Pulmonary artery aneurysm caused by Aspergillus pneumonia presenting as an endobronchial mass lesion", Journal of the Intensive Care Society. 14(3), pp. 263-265.

