BỆNH VI SỎI PHẾ NANG: BÁO CÁO MỘT TRƯỜNG HỢP TẠI BỆNH VIỆN PHỔI TRUNG ƯƠNG
I. ĐẶT VẤN ĐỀ
Bệnh vi sỏi phế nang (Pulmonary alveolar microlithiasis: PAM) là một bệnh di truyền hiếm gặp do rối loạn vận chuyển phosphate, dẫn đến lắng đọng tinh thể calcium phosphate trong phế nang. Bệnh được mô tả lần đầu tiên bởi Malpighi (1686) và đặt tên bởi Puhr (1933)1. Hiện nay, có khoảng hơn 1000 trường hợp đã được báo cáo trên toàn Thế giới, bệnh thường được phát hiện tình cờ ở người không triệu chứng và tiến triển chậm, cuối cùng dẫn đến suy hô hấp ở tuổi trung niên2. Bệnh hiếm gặp, các triệu chứng không đặc hiệu, dễ nhầm với các tổn thương viêm phổi khác nên gặp rất nhiều khó khăn trong chẩn đoán xác định. Ngoài các đặc điểm trên chẩn đoán hình ảnh, xét nghiệm giải phẫu bệnh đóng vai trò quyết định trong chẩn đoán xác định. Các phương pháp điều trị hiện nay đều không hiệu quả, ghép phổi là giải pháp duy nhất điều trị cho bệnh nhân ở giai đoạn cuối. Tại Việt Nam, bệnh vi sỏi phế nang còn ít có tác giả báo cáo. Chúng tôi báo cáo một trường hợp bệnh vi sỏi phế nang được chẩn đoán và điều trị tại Bệnh viện Phổi Trung ương, đặc biệt nhấn mạnh phân tích hình ảnh mô bệnh học qua sinh thiết phổi, giúp các đồng nghiệp có thêm kinh nghiệm khi phải đối mặt với với căn bệnh hiếm gặp này.
II. GIỚI THIỆU CA BỆNH
Bệnh sử: Bệnh nhân nam 71 tuổi vào viện vì khó thở, bệnh diễn biến 2 tuần có biểu hiện ho đờm trắng, không ho ra máu, khó thở khi gắng sức, không sút cân. Bệnh nhân đi khám và điều trị ại bệnh viện cơ sở chẩn đoán viêm phổi theo dõi bệnh bụi phổi, bệnh nhân được chuyển đến Bệnh viện Phổi Trung ương để tiếp tục chẩn đoán và điều trị tiếp.
- Khám lâm sàng:
+ Bệnh nhân tỉnh, G:15 điểm, tần số thở 25 lần/phút, SPO2 95%, thở oxy gọng kính 3l/phút
+ Ngón tay không dùi trống, hạch ngoại vi không sờ thấy
+ Không phù, không xuất huyết dưới da, niêm mạc hồng
+ Tim tần số 80 lần /phút đều, không có tiếng bệnh lý
+ Lồng ngực cân đối: Phổi giảm thông khí hai trường phổi.
+ Các cơ quan khác chưa có gì bất thường
- Cận lâm sàng:
+ Công thức máu: HC:4,54 T/l. HGB: 135g/l BC: 11,68 G/l(N: 82%, Lympho: 10%, Mono:6%, Eos: 2%)
+ Xét nghiệm AFB đờm: âm tính
+ Xét nghiệm nuôi cấy dịch phế quản: vi khuẩn, vi nấm, Genxert (-) âm tính
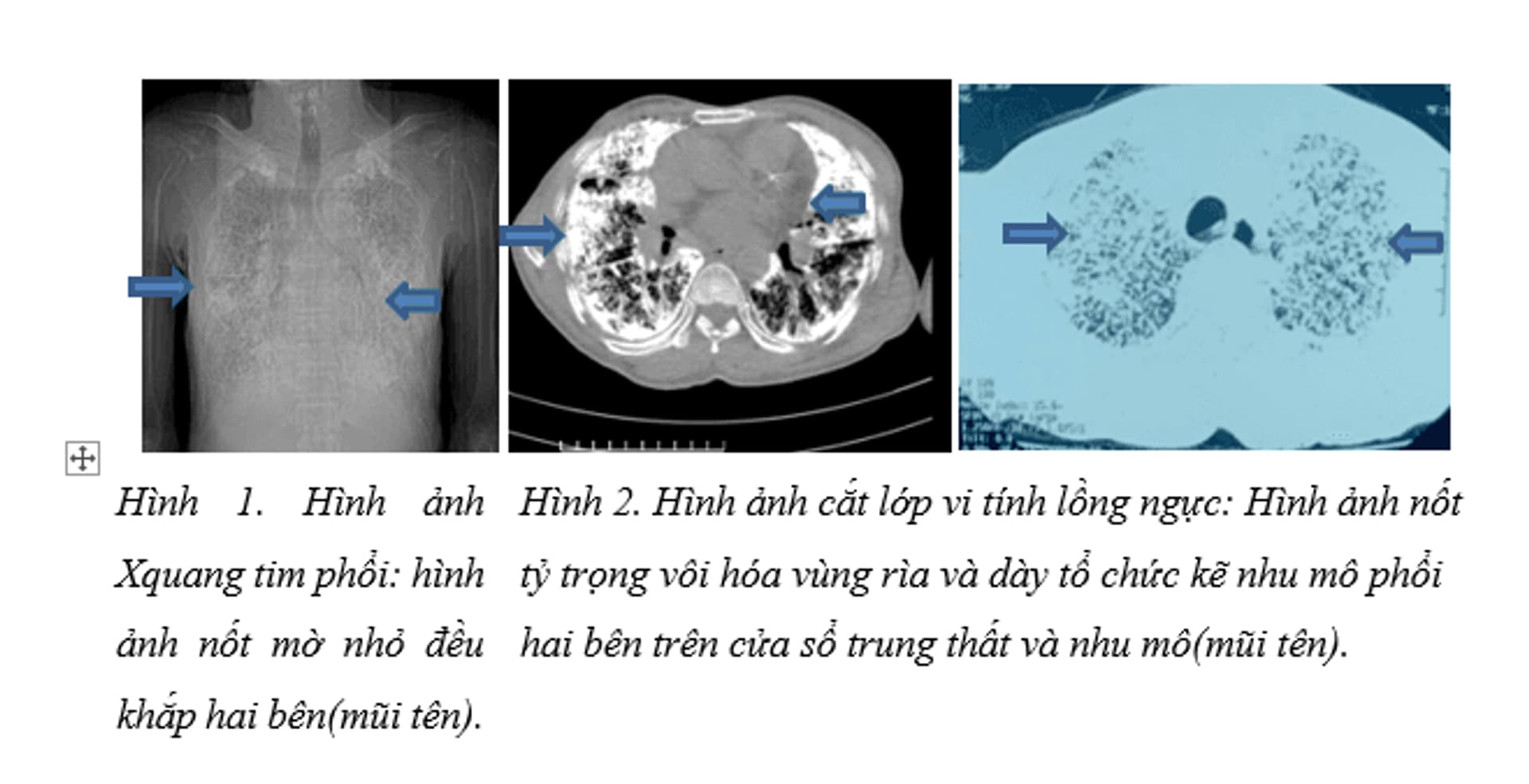
+ Xquang ngực thẳng: Tổn thương dạng nốt mờ đều lan toả hai bên phổi.
+ CLVT lồng ngực: nốt nhỏ tăng đậm độ dạng cát, rải rác khắp hai phế trường, tạo nên hình ảnh kính mờ lan tỏa 2 phổi, nghĩ đến sỏi phế nang.
+ Nội soi phế quản: Viêm niêm mạc phế quản 2 bên.
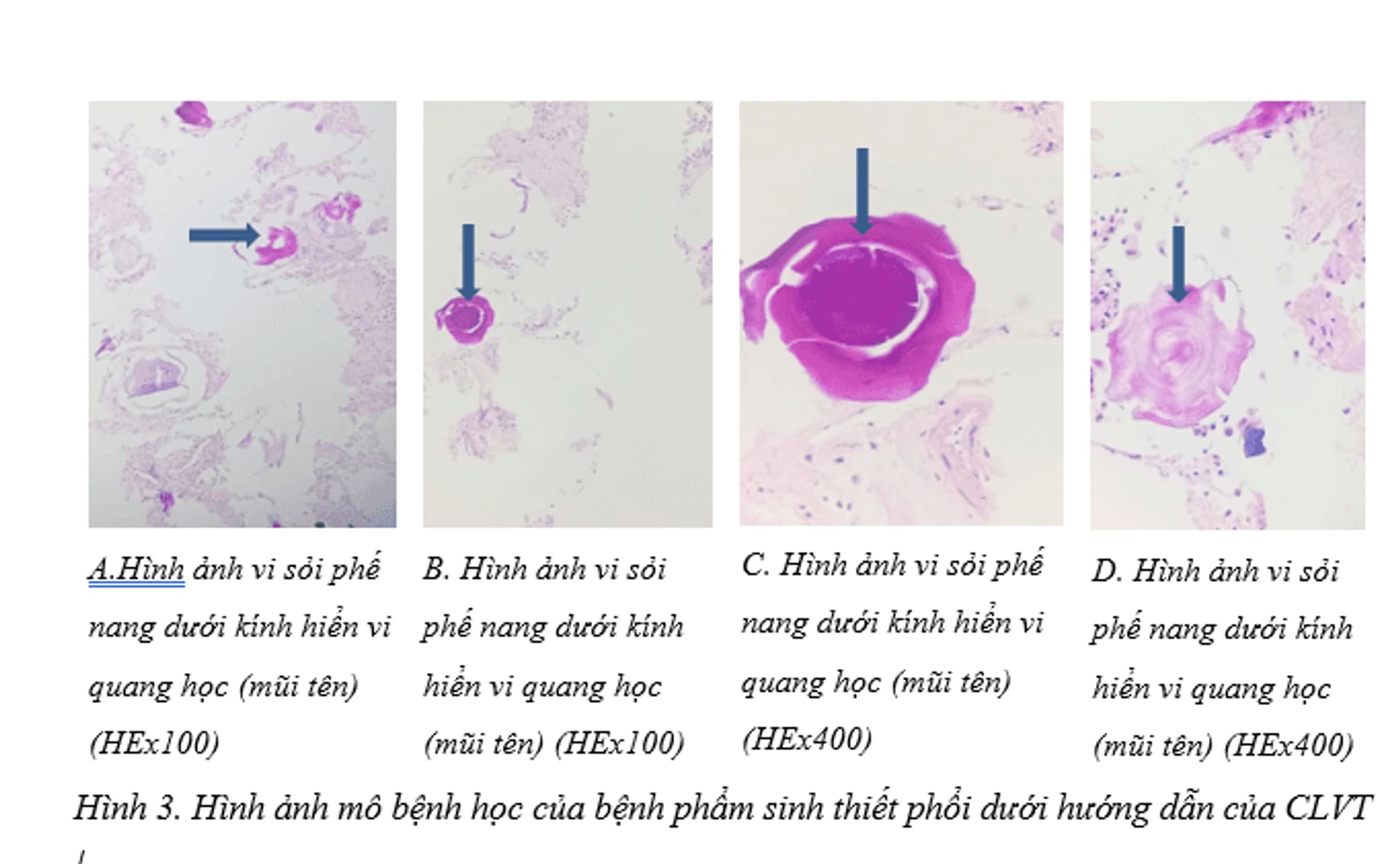
+ Bệnh nhân được sinh thiết phổi dưới hướng dẫn của cắt lớp vi tính làm mô bệnh học:
+ Hình ảnh mô bệnh học của bệnh phẩm sinh thiết phổi dưới hướng dẫn của cắt lớp vi tính: Mảnh sinh thiết là mô phế nang và mô liên kết. Trong lòng phế nang có chứa các vi sỏi calci phosphate, không thấy tế bào ác tính. Kết luận: Hình ảnh mô bệnh học phù hợp với bệnh vi sỏi phế nang. Dựa vào đặc điểm lâm sàng và cận lâm sàng chẩn đoán xác định: Bệnh vi sỏi phế nang.
III. BÀN LUẬN:
3.1. Căn nguyên và sinh lý bệnh học
Bệnh vi sỏi phế nang (Pulmonary alveolar microlithiasis – PAM) là một bệnh phổi hiếm gặp di truyền theo kiểu lặn trên nhiễm sắc thể thường, do đột biến ở gen SCL34A21. Bệnh đặc trưng bởi sự tích tụ các vi thể phosphate canxi trong các khoang phế nang của phổi. Quá trình tích tụ diễn ra chậm, và lan toả trên toàn bộ phổi. Cuối cùng có thể dẫn đến tăng áp động mạch phổi, xơ hóa phổi và suy hô hấp mạn tính. Bệnh thường xuất hiện ở tuổi trung niên muộn. Trường hợp đầu tiên được mô tả vào năm 1868 bởi nhà khoa học người Ý Marco Malpighi, và đến năm 1933, nhà bệnh học người Hungary Ludwig Puhr đã đặt tên bệnh là “Bệnh vi sỏi phế nang ". Mặc dù từ lâu PAM đã được biết là di truyền theo kiểu lặn trên nhiễm sắc thể thường, căn nguyên di truyền của bệnh chỉ được xác định rõ vào đầu những năm 2000 nhờ các nghiên cứu của Huqun và Corut3,4. PAM đã được báo cáo ở hầu hết mọi châu lục. Phần lớn các trường hợp cho thấy ở Châu Á (56,3%) và Châu Âu (27,8%)2. Năm 1957, Sosman và cộng sự lần đầu tiên báo cáo rằng PAM có tính di truyền. Khoảng 1/3 số ca có liên quan gia đình, còn lại 2/3 là ca rải rác (sporadic). Trong một tổng quan về 576 trường hợp PAM, khoảng 36% được chẩn đoán trước 20 tuổi và khoảng 88% được chẩn đoán trước 50 tuổi5. Bệnh nhân nhỏ tuổi nhất được ghi nhận trong y văn là một cặp song sinh cùng trứng sinh non6, đã tử vong ngay sau sinh, và bệnh nhân lớn tuổi nhất là một phụ nữ 84 tuổi7.
PAM là một bệnh do đột biến gen SLC34A2 trên nhiễm sắc thể 4p15.2, gen nàybao gồm 13 exon trong đó 12 exon mã hóa đồng vận chuyển phụ thuộc natri loại II có tên là NPT2b (còn được gọi là NPTIIb hoặc NaPi-IIb) có chức năng mã hóa cho protein xuyên màng Npt2b – một chất đồng vận chuyển phosphate phụ thuộc vào natri và pH 8. Đã có ít nhất 16 loại đột biến (đa phần là nonsense hoặc missense) được phát hiện, gây mất chức năng protein và dẫn đến bệnh với tính thâm nhập 100% ở người mang đột biến đồng hợp tử. Npt2b được biểu hiện mạnh nhất ở biểu mô phổi, đặc biệt trên bề mặt đỉnh của tế bào phế nang type II (AT2), nơi nó giúp loại bỏ phosphate từ dịch lót phế nang – sản phẩm phân giải của surfactant. Ngoài phổi, Npt2b còn được tìm thấy ở ruột và nhiều cơ quan khác như gan, thận, tụy và tuyến sinh dục. Các protein cùng họ SLC34 (như Npt2a, Npt2c) và SLC20 (Pit1, Pit2) cũng tham gia vận chuyển phosphate, nhưng chỉ Npt2b có vai trò trung tâm trong PAM9.
Cơ chế bệnh sinh của PAM chủ yếu xoay quanh sự mất chức năng của Npt2b, khiến phosphate tích tụ trong dịch lót phế nang, kết hợp với calcium tạo thành các vi thể canxi-phosphate (microliths) dạng hydroxyapatite. Nghiên cứu cũng cho thấy rửa phổi bằng EDTA có thể hòa tan một phần các tinh thể này. Ngoài ra, chế độ ăn nghèo phosphate có thể ngăn ngừa và thậm chí làm giảm gánh nặng sỏi ở chuột trưởng thành. Những phát hiện này không chỉ củng cố vai trò gây bệnh của Npt2b mà còn mở ra hướng điều trị khả thi trong tương lai bằng cách nhắm vào quá trình trao đổi phosphate trong phổi 10.
3.2. Triệu chứng lâm sàng
Hầu hết các bệnh nhân PAM có triệu chứng lâm sàng phụ thuộc vào mức độ tiến triển của bệnh, bệnh thường trải qua 3 giai đoạn gồm giai đoạn đầu, giai đoạn tiến triển và và giai đoạn ổn định.
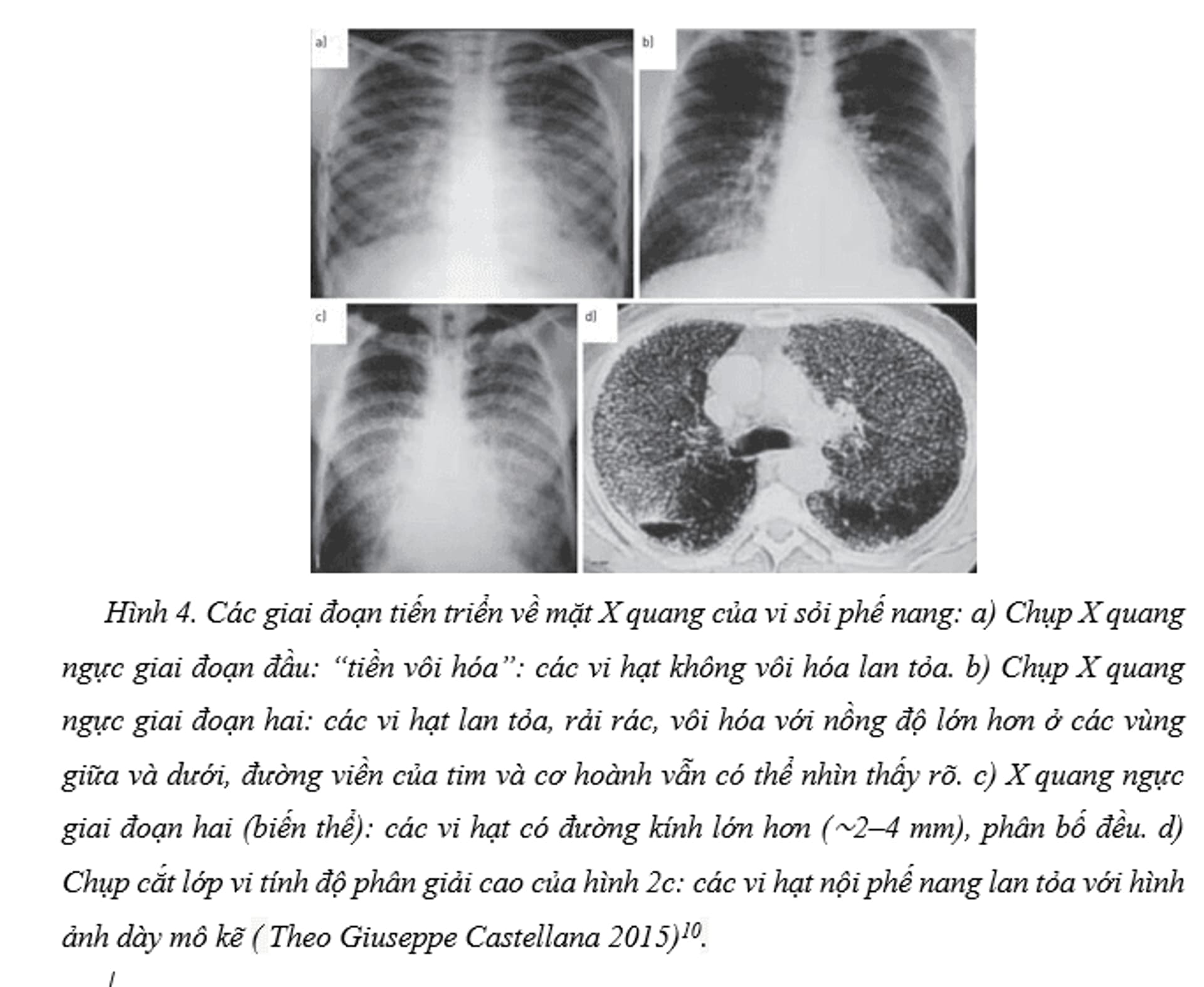
Phần lớn bệnh nhân PAM không có biểu hiện lâm sàng khi được chẩn đoán, và bệnh thường được phát hiện tình cờ qua phim X-quang ngực được chỉ định vì mục đích khác trong hơn 50% trường hợp. Một đặc điểm đáng chú ý là sự không tương xứng giữa triệu chứng lâm sàng và tổn thương trên hình ảnh, khi người bệnh gần như không có triệu chứng nhưng tổn thương phổi lại rõ rệt trên phim – hiện tượng này gọi là "mất tương quan lâm sàng – hình ảnh học". Bệnh thường gặp ở mọi lứa tuổi và hầu hết các bệnh nhân đều không có triệu chứng trong giai đoạn đầu. Việc phát hiện tình cờ các thâm nhiễm tăng đậm độ trên phim chụp X-quang ngực. Theo Giuseppe Castellana và cộng sự (2015), khi mô tả 1022 bệnh nhân PAM, chỉ có sáu trường hợp (0,5%) chụp X-quang ngực bình thường trước đó và có (5%) bệnh nhân được theo dõi trong 10 năm trở lên, bệnh thường tiến triển chậm theo thời gian, với suy hô hấp xuất hiện ở tuổi trung niên, tuy nhiên có sự đa dạng về diễn tiến: một số bệnh nhân có thể sống đến hơn 80 tuổi và không có triệu chứng rõ rệt, trong khi những trường hợp khác ở trẻ sơ sinh và trẻ nhỏ có thể khởi phát nhanh và nặng. Khó thở khi gắng sức là triệu chứng phổ biến nhất, bên cạnh đó có thể gặp ho, đau ngực, ho ra máu hoặc tràn khí màng phổi. Các chỉ số chức năng hô hấp thường bình thường ở giai đoạn sớm, nhưng khi bệnh tiến triển sẽ cho thấy kiểu tổn thương hạn chế, giảm dung tích sống toàn phần 10.
3.3. Chẩn đoán
Do triệu chứng lâm sàng không đặc hiệu, chính vì vậy chẩn đoán PAM dựa trên xét nghiệm cận lâm sàng chủ yếu là phim Xquang, cắt lớp vi tính phổi và sinh thiết phổi làm mô bệnh học. PAM có thể được chẩn đoán dựa trên hình ảnh X-quang điển hình. Đặc điểm phổi trên X-quang ngực của PAM gồm:
- Hình ảnh nốt nhỏ mịn, dạng hạt lan tỏa cả hai phế trường.
- Các nốt này có đậm độ cao (tăng đậm độ), tạo nên hình ảnh giống như cát hoặc kính mờ
- Tổn thương thường tập trung nhiều ở hai phần ba dưới của phổi.
- Trong các trường hợp nặng, hình ảnh này có thể che lấp hoàn toàn bờ trung thất và cơ hoành, làm mất ranh giới giữa các cấu trúc này.
Tổng thể, hình ảnh X-quang có thể tạo nên vẻ giống như phổi bị “rắc cát” đều khắp, rất đặc trưng cho bệnh PAM.
Trên cắt lớp vi tính độ phân giải cao, PAM biểu hiện với nhiều đặc điểm hình ảnh đặc trưng. Điển hình nhất là các nốt nhỏ tăng đậm độ dạng cát, rải rác khắp hai phế trường, tạo nên hình ảnh kính mờ lan tỏa. Các tổn thương này thường phân bố ưu thế ở vùng đáy và phía sau của phổi. Một đặc điểm nổi bật khác là hiện tượng dày vách liên tiểu thùy, có thể tạo thành hình ảnh kính mờ và dày mô kẽ “crazy-paving” giống như trong bệnh tích protein phế nang. Ngoài ra, có thể quan sát thấy các vệt vôi hóa dưới màng phổi hoặc dọc theo màng phổi, cơ hoành và trung thất. Một số trường hợp còn xuất hiện các nang dưới màng phổi, bóng khí nhỏ ở đỉnh phổi, nốt dọc theo khe liên thùy, hoặc các vùng đông đặc tăng đậm độ, đặc biệt ở giai đoạn tiến triển. Những đặc điểm này giúp phân biệt PAM với các bệnh phổi kẽ khác và đóng vai trò quan trọng trong chẩn đoán xác định. Trong những trường hợp tổn thương không điển hình hoặc có kèm theo hội chứng nhiễm trùng, chỉ định sinh thiết là bắt buộc để phân biết với các tổn thương khác10.
Đối với ca bệnh của chúng tôi, bệnh nhân có diễn biến lâm sàng chủ yếu là ho khạc đờm kéo dài trong, khó thở khi gắng sức. Đồng thời bệnh nhân không có các triệu chứng kèm theo như sốt hay đau ngực, các triệu chứng khá nghèo nàn. Đây là các tổ hợp triệu chứng thường gặp trong rất nhiều bệnh lý hô hấp nói chung. Tuy nhiên hình ảnh chụp cắt lớp vi tính lồng ngực: đám mờ rải rác hai bên kèm vôi hóa lan tỏa rộng đều hai bên, đặc biệt trên phim chụp CLVT (Hình 2) như y văn mô tả. Tổn thương toàn bộ hai phổi trên phim chụp cần đặt ra nhiều chẩn đoán phân biệt như lao phổi, viêm phổi, bệnh tích protein phế nang hoặc PAM... Ca bệnh của chúng tôi có một đặc điểm trên phim Xquang và cắt lớp vi tính dễ nhận có nhiều nốt tổn thương canxi hoá. Đây là một gợi ý tổn thương diễn biến chậm, có thể là lành tính. Ngoài ra, không tương xứng giữa triệu chứng lâm sàng và tổn thương trên phổi cũng là một gợi ý trong bệnh PAM. Bệnh nhân được sinh thiết phổi để chẩn đoán mô bệnh. Kết quả mô bệnh học mô bệnh học thấy hình ảnh lắng đọng chất chất canxi trong lòng phế nang, xâm nhập ít lympho bào, không thấy tổn thương viêm hạt hay hoại tử (Hình 3): bệnh nhân được chẩn đoán xác định: Bệnh vi sỏi phế nang. Đối chiếu y văn, chúng tôi nhận thấy ca bệnh của chúng tôi là một trường hợp có các triệu chứng và đặc điểm cận lâm sàng điển hình của PAM. Tuy nhiên, do đây là bệnh lý hiếm và cần chẩn đoán phân biệt với các bệnh lý viêm khác nên các bác sỹ gặp rất nhiều khó khăn trong việc tiếp cận chẩn đoán ban đầu, đặc biệt các cơ sở y tế không chuyên khoa sâu về bệnh lý hô hấp, lao và bệnh phổi.
3.4. Điều trị và tiên lượng.
Tiên lượng của bệnh PAM phụ thuộc vào mức độ tiến triển của bệnh và thời điểm được chẩn đoán. Mặc dù nhiều bệnh nhân không có triệu chứng trong thời gian dài và bệnh diễn tiến chậm, PAM vẫn có thể dẫn đến suy hô hấp mạn tính, tăng áp động mạch phổi, và xơ hóa phổi ở giai đoạn muộn. Tiên lượng thường xấu hơn ở những trường hợp khởi phát sớm, đặc biệt ở trẻ em, với tiến triển nhanh và suy hô hấp cấp. Tuy nhiên, cũng có những trường hợp bệnh nhẹ tồn tại đến tuổi cao niên mà không cần can thiệp đặc hiệu. Hiện chưa có phương pháp điều trị đặc hiệu và điều trị chủ yếu mang tính hỗ trợ. Ghép phổi là lựa chọn duy nhất đối với bệnh nhân ở giai đoạn cuối. Do đó, tiên lượng dài hạn vẫn còn dè dặt, và việc phát hiện sớm, theo dõi sát và nghiên cứu thêm về các phương pháp can thiệp mới là rất cần thiết để cải thiện kết cục cho người bệnh 2.
IV. KẾT LUẬN
Bệnh vi sỏi phế nang là một bệnh phổi hiếm gặp, di truyền lặn trên nhiễm sắc thể thường, do đột biến gen SLC34A2 gây rối loạn vận chuyển phosphate tại phế nang, dẫn đến lắng đọng vi tinh thể calcium phosphate. Bệnh tiến triển âm thầm, hầu hết được phát hiện tình cờ qua X-quang ngực, khi bệnh nhân chưa có triệu chứng. Xét nghiệm chẩn đoán hình ảnh Xquang và cắt lớp vi tính phổi đóng vai trò quan trọng gợi ý chẩn đoán, sinh thiết phế quản, phổi làm mô bệnh học có vai trò khẳng định chẩn đoán. Hiện chưa có điều trị đặc hiệu, ghép phổi là lựa chọn duy nhất cho bệnh nhân suy hô hấp nặng.
Ca bệnh mô tả tương đối phù hợp với y văn và giúp bác sỹ lâm sàng cần lưu ý với những bệnh nhân có tổn thương phổi lan tỏa có vôi hóa trên phim chụp XQ ngực và cắt lớp vi tính nhưng triệu chứng lâm sàng không tương xứng thì cần nghĩ tới bệnh vi sỏi phế nang giúp chẩn đoán sớm cho bệnh nhân. Chẩn đoán xác định bằng mô bệnh học.
TÀI LIỆU THAM KHẢO
1. Shaw BM, Shaw SD, McCormack FX (2020). Pulmonary Alveolar Microlithiasis. Semin Respir Crit Care Med.;41(2):280-287. doi:10.1055/s-0040-1702211.
2. Kosciuk P, Meyer C, Wikenheiser-Brokamp KA, McCormack FX (2020). Pulmonary alveolar microlithiasis. Eur Respir Rev. ;29(158):200024. doi:10.1183/16000617.0024-2020.
3. Corut A, Senyigit A, Ugur SA, et al (2006). Mutations in SLC34A2 Cause Pulmonary Alveolar Microlithiasis and Are Possibly Associated with Testicular Microlithiasis. Am J Hum Genet;79(4):650-656. doi:10.1086/508263.
4. Huqun null, Izumi S, Miyazawa H, et al (2007). Mutations in the SLC34A2 gene are associated with pulmonary alveolar microlithiasis. Am J Respir Crit Care Med.;175(3):263-268. doi:10.1164/rccm.200609-1274OC.
5. Mariotta S, Ricci A, Papale M, et al (2004). Pulmonary alveolar microlithiasis: report on 576 cases published in the literature. Sarcoidosis Vasc Diffuse Lung Dis Off J WASOG ;21(3):173-181.
6. Caffrey PR, Altman RS(1965). Pulmonary alveolar microlithiasis occurring in premature twins. J Pediatr ;66:758-763. doi:10.1016/s0022-3476(65)80012-9
7. Krishnakurup J, Abdelsayed G (2011). The calcareous lung. Mayo Clin Proc.;86(2):85. doi:10.4065/mcp.2010.0274
8. Corut A, Senyigit A, Ugur SA, et al (2006). Mutations in SLC34A2 Cause Pulmonary Alveolar Microlithiasis and Are Possibly Associated with Testicular Microlithiasis. Am J Hum Genet.;79(4):650-656. doi:10.1086/508263
9. Akella A, Deshpande SB (2013). Pulmonary surfactants and their role in pathophysiology of lung disorders. Indian J Exp Biol.;51(1):5-22.
10. Castellana G, Castellana G, Gentile M, Castellana R, Resta O (2015). Pulmonary alveolar microlithiasis: review of the 1022 cases reported worldwide. Eur Respir Rev.;24(138):607-620. doi:10.1183/16000617.0036-2015